دیابت شایعترین بیماری عصر حاضر است و تقریبا همۀ ما در تیررس ابتلا به این عارضه هستیم. در دیابت نوع 1 بدن دیگر انسولینی ترشح نمیکند و فرد در صورت دریافت نکردن آن به صورت انسانی، دچار آسیبهای جدی میشود؛ در دیابت نوع 2 انسولین ترشح میشود اما یا میزان آن کم است یا بدنتان توانایی استفادۀ درست از آن را ندارد؛ در هر صورت به هرکدام نوع از این بیماری دچار شدهاید، ضروری است که با انواع داروهای دیابت و نحوۀ تاثیرگذاری آنها آشنا شده و اطلاعات نسبتا کاملی داشته باشید.

در این مقاله از روشا به صورت جامع به بررسی جدیدترین و موثرترین داروهای موجود برای درمان دیابت نوع 1 و دیابت نوع 2 پرداختهایم؛ همچنین در مقالهی «دیابت چیست؟» این اختلال متابولیکی را به صورت کامل شرح دادهایم، معتقدیم که آگاهی شما نسبت به علل ایجاد این عارضه و شناخت عوارض و راههای پیشگیری از آن نقش مستقیمی در بالا بردن کیفیت زندگیتان بازی میکند.
ADA و انجمن متخصصان غدد بالینی آمریکا غربالگری پیش دیابت را از سن 45 سالگی یا زودتر برای افراد بدون علامت با عوامل خطر قوی مانند چاقی، فشار خون بالا و سابقه خانوادگی (بستگان درجه یک مبتلا به دیابت) توصیه میکنند. سطح IFG 100-125 mg/dL (5.6-6.9 mmol/L)، IGT با سطح OGTT PG 2 ساعته بین 140 و 199 mg/dL (7.9-11.0 mmol/L) یا HbA1C 5.7-6.4 درصد نشان دهنده پیش دیابت است.
بیمارانی که سطح HbA1C آنها بیش از 6 درصد است، در معرض خطر بالای ابتلا به دیابت هستند و تشخیص زودهنگام برای جلوگیری از پیامدهای نامطلوب ضروری است. بیماران مبتلا به پیش دیابت را می توان پس از یک سال مجدداً آزمایش کرد. با این حال، بدون مداخله مناسب، 70 درصد از افرادی که مبتلا به پیش دیابت تشخیص داده شدهاند.
بسته به عوامل خطرشان، احتمالاً در 10 سال یا حتی کمتر به دیابت مبتلا می شوند. همچنین مهم است که توجه داشته باشید که پیش دیابت ممکن است با چاقی، دیس لیپیدمی و فشار خون بالا همراه باشد. بنابراین، تغییرات سبک زندگی مانند رژیم غذایی سالم، فعالیت بدنی و ترک سیگار، علاوه بر معرفی عوامل دارویی، برای توقف یا به تاخیر انداختن جدول زمانی ابتلا به دیابت مهم تلقی می شود.
آنچه در این مقاله خواهیم خواند
داروهای ضد دیابت
بر حسب نوع دیابت شما، داروهای متفاوتی وجود دارند که هرکدام از آنها از طریق عملکرد خاص خود قند خون شما را کاهش میدهند؛ به عنوان مثال بعضی از داروها لوزالمعده را برای ترشح بیشتر انسولین در خون تحریک میکنند و برخی دیگر جلوی بازجذب دوبارۀ گلوکز از طریق کلیه را گرفته و قند اضافی را از طریق ادرار دفع میکنند.
باید به این نکته توجه داشته باشید که دیابت بیماری بسیار حساسی بوده و نسبت به شرایط بدنی هر فرد متفاوت است؛ بنابراین از مصرف خودسرانۀ دارو خودداری کنید.
لیست داروهای دیابت
به دلیل آنکه دو نوع بیماری دیابت وجود دارد، ناگزیر ما نیز مجبور به گروهبندی داروهای این عارضه شدهایم. در ادامۀ مطلب اطلاعات کاملی دربارۀ داروهای دیابت به تفکیک نوع آن در اختیار شما قرار دادهایم.
جدیدترین داروهای دیابت نوع 1
اگر به دیابت نوع 1 مبتلا هستید یعنی بدن شما دیگر قادر به ترشح انسولین نیست و شما باید انسولین را به صورت زیرجلدی دریافت کنید؛ علاوه بر آن کنترل تغذیه نیز نقش مهمی در کنترل بیماریتان داشته و باید همیشه سبک زندگی سالم خود را حفظ کنید.

در ادامه به بررسی انواع انسولین و دارویی دیگر به نام پراملین میپردازیم.
انسولین
داروهای انسولین یا «انسولین انسانی» بسته به شرایط ممکن است چندین بار در روز به فرد تزریق شود. این انسولین تفاوتی با انسولین داخل بدن نداشته و همان نقش را در خونتان ایفا میکند. در ادامه انواع انسولین را باهم بررسی میکنیم.
انسولین کوتاه اثر
انسولینهای کوتاه اثر همانطور که از نام آن مشخص است، سریعتر از سایر مدلهای انسولین اثر کرده و به همان میزان زودتر اثر خود را از دست میدهند. معمولا این دارو باید 30 تا 60 دقیقه پیش از مصرف غذا به صورت زیر جلدی تزریق شود.
| نام انسولین | زمان شروع اثرگذاری | زمان اوج اثرگذاری | مدت زمان ماندگاری در خون |
| Entuzity (insulin regular)
|
15 دقیقه بعد از تزریق | 4 تا 8 ساعت بعد از تزریق | 17 تا 24 ساعت بعد از تزریق |
| Humulin R, Novolin ge Toronto (insulin regular)
|
30 دقیقه بعد از تزریق | 2 تا 3 ساعت بعد از تزریق | 6 ساعت و نیم بعد از تزریق |
انسولین های سریع اثر
انسولینهای سریع اثر عملکری شبیه به لوزالمعده شما دارند و معمولا در ابتدای شروع وعده غذایی تزریق میشوند. این انسولین همانند انسولین ترشح شده از لوزلمعده به سرعت قند خون را کاهش داده و سریعا تاثیر خود را از دست میدهد.
| نام انسولین | زمان شروع اثرگذاری | زمان اوج اثرگذاری | مدت زمان ماندگاری در خون |
| Apidra (insulin glulisine)
|
10 تا 15 دقیقه بعد از تزریق | 1 تا 1 ساعت و نیم بعد از تزریق | 5/3 ساعت تا 5 ساعت بعد از تزریق |
| Fiasp (faster-acting insulin aspart)
|
4 دقیقه بعد از تزریق | نیم ساعت تا یک ساعت و نیم بعد از تزریق | 5/3 ساعت بعد از تزریق |
| Humalog (insulin lispro)
|
10 تا 15 دقیقه بعد از تزریق | 1 تا 2 ساعت بعد از تزریق | 3 تا 75/4 ساعت بعد از تزریق |
| NovoRapid (insulin aspart)
|
9 تا 20 دقیقه بعد از تزریق | 1 تا 1 ساعت و نیم بعد از تزریق | 3.5 ساعت بعد از تزریق |
انسولین با اثر متوسط
اگر درون انسولینتان مواد تهنشین شده میبینید، یعنی از انسولین با اثر متوسط یا با اثر طولانی مدت استفاده میکنید؛ زیرا همان مواد تهنشین شده سبب افزایش زمان کارایی و تاثیر این هورمون در خونتان میشود.
| نام انسولین | زمان شروع اثرگذاری | زمان اوج اثرگذاری | مدت زمان ماندگاری در خون |
| Humulin N, Novolin ge NPH(insulin NPH)
|
1 تا 3 ساعت | 5 تا 8 ساعت | حداکثر تا 18 ساعت |
انسولین های طولانی مدت
| نام انسولین | زمان شروع اثرگذاری | زمان اوج اثرگذاری | مدت زمان ماندگاری در خون |
| Basaglar (insulin glargine biosimilar)
|
5/1 ساعت | نامشخص | 24 ساعت |
| Lantus (insulin glargine U-100)
|
5/1 ساعت | نامشخص | 24 ساعت |
| Levemir (insulin detemir U-300)
|
5/1 ساعت | نامشخص | 16 تا 24 ساعت |
| Toujeo (insulin glargine U-300)
|
5/1 ساعت | نامشخص | حداکثر تا 30 ساعت |
| Tresiba (degludec)
|
5/1 ساعت | نامشخص | 42 ساعت |
پراملین
پراملین دومین دارو بعد از انسولین برای درمان دیابت نوع 1 بوده و قبل از صرف وعدۀ غذایی باید تزریق شود. این دارو اشتها را کاهش داده و علاوه بر آن سرعت هضم غذا را در معدۀ شما کاهش میدهد؛ در نهایت این عملکرد سبب ترشح گولکان بعد از صرف غذا و کاهش قند خون شما میشود.
جدیدترین داروهای دیابت نوع 2
اگر دیابت نوع 2 دارید، یعنی اوضاعتان نسبتا خوب است و بدنتان همچنان انسولین را ترشح میکند. اما مشکلی که سبب ابتلا به دیابت میشود، کم بودن میزان ترشح انسولین یا نداشتن توانایی بدن برای استفاده از آن است. در ادامه داروهای موثر برای درمان دیابت نوع 2 را توضیح دادهایم.
مهار کنندههای آلفا گلوکوزیداز
اگر به تازگی دیابت خود را تشخیص دادهاید احتمالا پزشکتان داروهای زیر مجموعۀ مهارکنندههای آلفا را برایتان تجویز میکند. این داروها از افزایش سریع گلوکز در بدن جلوگیری کرده و به عبارتی بهتر سرعت جذب آن را کاهش میدهند.

برای خرید داروهای دیابت روی لینک کلیک کنید.
همچنین این داروها باعث جذب نشدن نشاسته در غذاهایی مانند برنج و ماکارونی میشوند؛ زیرا آنزیمهای بدن بعد از جذب نشاستۀ غذا، آن را تجزیه کرده و به مولکولهای قند تبدیل میکنند. آمارها حاکی از آن است که استفاده از مهارکنندههای آلفا گلوکوزیدار سبب کاهش فاکتور A1C به میزان 0.5 تا .0.8 درصد بعد از چندین ماه استفادۀ مداوم میشود.
این داروها عبارتند از:
-
- آکاربوز (Precose)
- میگلیتول (گلیست)
بیگوآنیدها
بیگوآنیدها اولین خط دفاعی برای دیابت نوع 2 هستند؛ اگر جزء افرادی هستید که نمیتوانید با ورزش و اصلاح تغذیه قند خون خود را کنترل کنید، حتما با نام «متفورمین» آشنا هستید. متفورمین زیر مجموعۀ بیگوآنیدها محسوب شده و یکی از مشهورترین داروهای کنترل قند خون است.

عملکرد متفورمین بسیار ساده بوده و در سه گام قند خون شما را تنظیم میکند:
-
- از تولید گلوکز در کبد جلوگیری میکند؛
- میزان جذب قند توسط رودهها را کاهش میدهد؛
- با فعالسازی آنزیم AMPK سلولهای بدن را تحریک میکند تا انسولین بیشتری ترشح کرده و قند خون را جذب کنند.
متفورمین به دو صورت زیر تولید میشود:
-
- انتشار فوری؛ حداکثر سه عدد در روز باید مصرف شود؛
- انتشار آهسته؛ معمولا یک عدد در روز مصرف میشود؛
از این دارو هم برای درمان دیابت نوع 2 و هم درمان دیابت نوع 1 استفاده میشود؛ همچنین در برخی از موارد متفورمین به صورت ترکیبی برای بیمار تجویز میشود.
انوع مدلهای ترکیبی متفورمین عبارتند از:
-
- متفورمین-آلوگلیپتین (کازانو)
- متفورمین-کاناگلیفلوزین (اینووکامت)
- متفورمین-داپاگلیفلوزین (Xigduo XR)
- متفورمین امپاگلیفلوزین (Synjardy)
- متفورمین-گلیپیزید
- متفورمین گلیبورید (Glucovance)
- متفورمین-لیناگلیپتین (جنتادوتو)
- متفورمین پیوگلیتازون (Actoplus)
- متفورمین-رپاگلینید (PrandiMet)
- متفورمین-روزیگلیتازون (آواندامت)
- متفورمین-ساکساگلیپتین (Kombiglyze XR)
- متفورمین-sitagliptin (Janumet)
مهار کنندههای دیپپتیدیل پپتیداز -4 (DPP-4 inhibitors)
«اینکرتین» یکی از مهمترین هورمونهای بدن بوده که ترشح آن برای افراد دیابتی بسیار حیاتی است؛ زیرا این هورمون در مواقع مورد نیاز تولید انسولین در بدن را افزایش داده و میزان تولید گلوکز توسط کبد را کاهش میدهد.
اینکرتین در افراد دیابتی توسط مکانیزم DPP-4 از بین میرود؛ داروهای مهارکنندۀ دیپپتیدیل پپتیداز
این مکانیزم را از بین برده و ترشح این هورمون مهم را در افراد دیابتی افزایش میدهند.

داروهای زیرمجموعۀ دیپپتیدیل پپتیداز عبارتند از:
-
- آلوگلیپتین (نسینا)
- آلوگلیپتین متفورمین (کازانو)
- آلوگلیپتین-پیوگلیتازون (اوسنی)
- لیناگلیپتین (Tradjenta)
- لیناگلیپتین-امپاگلیفلوزین (گلیکسامبی)
- لیناگلیپتین-متفورمین (Jentadueto)
- ساکسیگلیپتین (آنگلیزا)
- saxagliptin-metformin (Kombiglyze XR)
- سیتاگلیپتین (Januvia)
- sitagliptin-metformin (Janumet و Janumet XR)
- سیتاگلیپتین و سیمواستاتین (Juvisync)
Glucagon-like peptide-1 receptor agonists (GLP)-1
این گروه دارویی نیز همانند داروی بخش قبل برای افزایش ترشح هورمون «اینکرتین» تجویز میشود.

داروهای زیر مجموعه (Glucagon-like peptide-1 receptor agonists (GLP-1 عبارتند از:
-
- دولاگلوتید (Trulicity)
- exenatide (Byetta)
- exenatide با انتشار طولانی مدت (Bydureon)
- لیراگلوتید (ویکتوزا)
- سماگلوتید (اوزمپیک)
مگلیتینیدها
یکی از مشکلات عمدۀ افراد مبتلا به دیابت نوع 2، کمبود یا اختلال در ترشح انسولین است؛ مگلیتینیدها گروهی از داروها هستند که به صورت موقت ترشح انسولین در لوزالمعده را افزایش میدهند. مگلیتینیدها جزء داروهای قدیمی دیابت هستند اما امروزه نیز همچنان برای درمان، تجویز و مورد استفاده قرار میگیرند.

داروهای مگلیتینیدها عبارتند از:
-
nateglinide (Starlix)- repaglinide (Prandin)
- repaglinide-metformin (Prandimet)
2 -مهار کنندههای انتقال دهنده گلوکز سدیم (SGLT)
هنگامی که مواد قندی یا همان گلوکز وارد بدنتان میشود، کلیهها آنها را همانند یک فیلتر جذب میکنند. بعد از جذب مواد قندی توسط کلیه، مجددا گلوکز توسط پروتئینی به نام «پروتئین انتقال سدیم - گلوکز» به خون باز میگردد.

داروهای SGLT 2 عملکرد این پروتئینها را مختل کرده و مانع برگشت دوبارۀ گلوکز به خونتان میشوند؛ بنابراین مواد قندی جذب نشده در کلیه از طریق ادرار دفع میشوند.
داروهای مهار کنندههای انتقال دهنده گلوکز سدیم (SGLT) 2 عبارتند از:
-
- داپاگلیفلوزین (فارکسیگا)
- داپاگلیفلوزین-متفورمین (Xigduo XR)
- کاناگلیفلوزین (اینووکانا)
- کاناگلیفلوزین-متفورمین (اینووکامت)
- امپاگلیفلوزین (Jardiance)
- empagliflozin-linagliptin (Glyxambi)
- empagliflozin-metformin (Synjardy)
- ارتوگلیفلوزین (استگلاترو)
تیازولیدیندیونز
تیازولیدیندیونزها گروهی دیگر از داروهای دیابت نوع 2 هستند که عملکرد نسبت پیچیدهتری نسبت به داروهای قبلی دارند، بنابراین در مواقع اضطراری از آنها استفاده میشود. تیازولیدیندیونز به گیرندههای سلولهای چربی متصل شده و سبب رسوب آنها در بافتهای بدن میشود؛ این کار در نهایت ترشح انسولین در خون را افزایش میدهد.
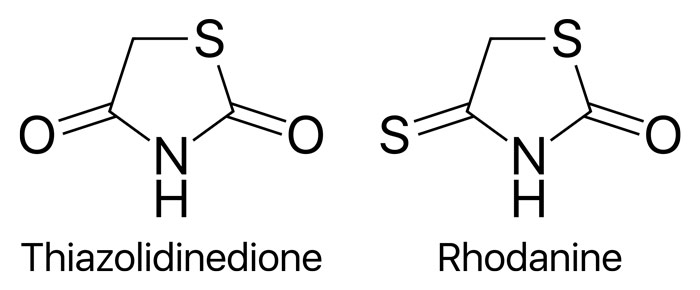
همانطور که مشخص است این دارو ممکن است باعث چاقی و حتی بروز بیماریهای قلبی و عروقی بشود؛ بنابراین باید زیر نظر پزشک متخصص مصرف شده و وضعیت سلامتی شما تحت پایش مستمر قرار بگیرد.
داروهای تیازولیدیندیونز عبارتند از:
-
- روزیگلیتازون (آواندیا)
- روزیگلیتازون-گلیمپیرید (آواندریل)
- روزیگلیتازون متفورمین (Amaryl M)
- پیوگلیتازون (Actos)
- پیوگلیتازون-آلوگلیپتین (اوسنی)
- پیوگلیتازون-گلیمپیرید (Duetact)
- پیوگلیتازون-متفورمین (Actoplus Met ، Actoplus Met XR)
سولفونیل اوره
همانطور که در داروهای دیگر هم اشاره کردیم، لوزالمعده نقشی اساسی در ترشح و ماندگاری انسولین در بدن انسان ایفا میکند. سولفونیل اوره به یک کانال پروتئینی به نام «کانال پتاسیم حساس به ATP» متصل شده و با ایجاد سنتزهای مختلف درون سلولی سبب افزایش ترشح انسولین و بیشتر شدن تاثیر و ماندگاری آن در بدن میشود.
برای مشاهده و خرید آنلاین داروهای دیابت روی عکس بالا کلیک کنید.
داروهای سولفونیل اوره عبارتند از:
-
- گلیمپیرید (آماریل)
- گلیمپیرید پیوگلیتازون (Duetact)
- گلیمپیرید-روزیگلیتازون (آواندریل)
- گلیکلازید
- گلیپیزید (گلوکوترول)
- گلیپیزید-متفورمین (متاگلیپ)
- گلیبورید (DiaBeta ، Glynase ، Micronase)
- گلیبورید متفورمین (Glucovance)
- کلروپروپامید (دیابینی)
- تولازامید (تولیناز)
- تولبوتامید (اوریناز ، تول تاب)

سخن پایانی
در این مطلب به صورت جامع دربارۀ انواع داروهای دیابت و نحوۀ تاثیرگذاری آنها با شما صحبت کردیم. اگر مبتلا به دیابت نوع 1 هستید، با انسولین کنار بیایید و آن را به چشم یک وعده غذایی ضروری برای خود ببینید. در صورتی که مبتلا به دیابت نوع 2 هستید، با دارو، ورزش و اصلاح سبک زندگی خود میتوانید این بیماری شایع را شکست داده و به زندگی عادی خود باز گردید.